Cea mai frecventă infecție care afectează aproape 90% dintre oamenii de pe pământ se numește HPV sau papilomavirus uman. După ce a descoperit un papilom, nimeni nu trage un semnal de alarmă, deoarece printre oameni este considerat a fi veruci obișnuite. Scapă de ele doar dacă interferează sau poartă un defect cosmetic. Boala este „umană" și se transmite doar de la un pacient la unul sănătos: în viața de zi cu zi, prin atingere, prin sistemul reproductiv, în timpul nașterii de la mamă la copil. Boala se poate manifesta pe piele sau pe mucoase sub formă de veruci, papiloame sau condiloame. Să ne dăm seama ce este HPV și cât de periculos este pentru oameni?
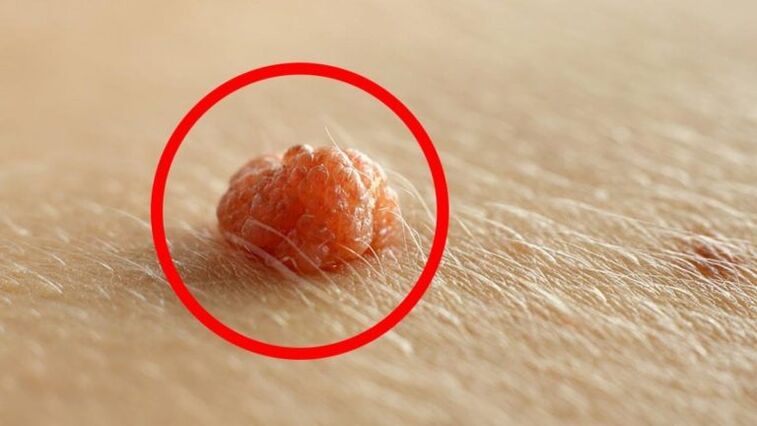
Ce este HPV?
Virusul trăiește în aproape fiecare persoană. Germenii HPV sunt atât de mici încât pot intra în sânge prin abraziuni, zgârieturi și mici tăieturi pe piele. S-ar putea să nu se arate în niciun fel de-a lungul vieții transportatorului sau să se arate în mod constant în toată gloria sa. Perioada de incubație poate varia de la câteva săptămâni la câțiva ani. Semnalul de acțiune este slăbirea sistemului imunitar. Dacă papiloamele apar pe piele și pe membranele mucoase, atunci organismul are nevoie de tratament urgent.
Există mai mult de 70 de tipuri de papilomavirus uman, dar mai multe tulpini noi sunt înregistrate în fiecare an. În mod convențional, toate tipurile de infecție cu HPV pot fi împărțite în două grupuri.
Negii sunt viruși care provoacă dezvoltarea verucilor în organism.
- HPV tipurile 1, 2, 3, 4 provoacă formarea de negi plantari sau bataturi;
- HPV tipurile 3, 10, 28, 49 sunt responsabile pentru apariția verucilor plate;
- HPV tip 27 formează „negi de măcelar";
- HPV: 5, 7, 10, 12, 14, 15, 17, 19-24, 26, 27, 29, 57 - dezvoltă și veruci.
Papiloma - viruși care provoacă formarea de papiloame și veruci.
- HPV 6. 11, 13, 16, 18, 31, 33, 31, 33, 58, 52, 39, 70, 30, 40, 42, 43, 51, 55, 57, 59, 61, 62, 64, 64,
Care este pericolul HPV?
De ce în ultimii ani, medicii au tras un semnal de alarmă și au încercat să educe publicul despre boala HPV? Pentru că procentul bolnavilor de cancer care au fost diagnosticați cu acest virus este în creștere serioasă. Nu doar femeile cu cancer uterin suferă, ci și bărbații cu oncologie a organelor genitale masculine. Numărul cancerelor de piele în rândul vârstnicilor este, de asemenea, în creștere.
Desigur, există tipuri de HPV care nu afectează sănătatea internă a unei persoane, dar manifestările lor sub formă de papiloame crescute și veruci sunt incomode. Sunt clasificate ca oncogenitate scăzută - risc minim de a dezvolta cancer. Astfel de formațiuni sunt ușor îndepărtate prin metode populare sau medicină estetică. Dar virusul în sine nu este tratat prin niciun mijloc și medicamente. Dacă o persoană se infectează, atunci el este purtător de virus toată viața.
Alte subspecii de infecție cu papilomavirus aparțin grupului cu oncogenitate ridicată, adică pot afecta formarea de neoplasme maligne în organism.
Există 3 tipuri de oncogenitate:
- HPV cu risc scăzut de cancer: 6, 11, 40, 42, 43, 44, 54, 61, 70;
- HPV cu risc oncologic mediu: 26, 31, 33, 35, 51, 52, 53, 58, 66;
- HPV cu risc ridicat: 16, 18, 36, 39, 45, 56, 59, 66, 68.
Boli și tipuri de HPV
Mai jos oferim o listă de tipuri de virus papiloma.
Leziuni ale pielii:
- Negi pe talpa piciorului (bataturi) 1, 2, 4
- Negi comuni 2, 4, 26, 27, 29, 57
- Negi plate 3, 10, 28, 49
- Măcelarul Negi 7
- Epidermodisplazie veruciformă 2, 3, 5, 8, 9, 10, 12, 14, 15, 17, 19, 20-25, 36, 37, 46, 47, 50
Leziuni ale membranelor mucoase ale organelor genitale:
- Negi genitali 6, 11, 42-44, 54
- Leziunile epiteliale fără invazie în alte straturi (leziuni intraepiteliale) pot fi precanceroase 62, 64, 67-70
- Cancer de col uterin, vulva, vagin, anus și penis 16, 18, 31, 33, 35, 39, 45, 51, 52, 54, 56, 66, 68
Leziuni ale membranelor mucoase negenitale:
- Leziuni ale mucoasei bucale (hiperplazie epitelială focală) 13, 32
- Papilomatoza recurentă a căilor respiratorii 6, 11, 30
- Tumori maligne ale capului, gâtului, plămânilor 2, 6, 11, 16, 18, 30
Tipuri de leziuni virale ale pielii
Majoritatea tipurilor de infecție cu papilomavirus uman sunt asimptomatice. Manifestările externe ale bolii sunt diferite, iată câteva tipuri:
veruci comune
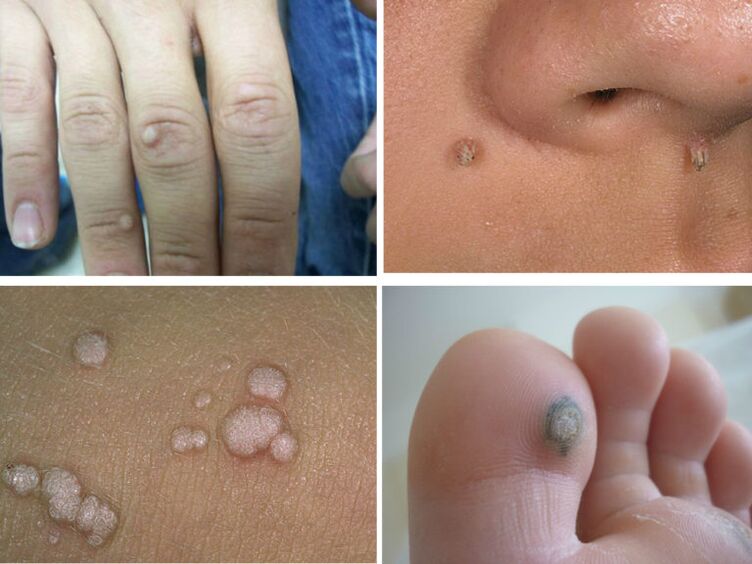
Cea mai comună formă de HPV este verucile. Aproape fiecare persoană poate găsi pe corpul său o papulă similară cu un diametru de cel mult 5-7 mm. De obicei, verucile sunt localizate pe partea exterioară a palmei, între degete, pe tălpile picioarelor, pe bărbie, pleoape și scalp. Negii pot crește în dimensiune și, de asemenea, pot forma colonii din papula maternă. Apoi pot provoca disconfort: mâncărime și furnicături în locurile de creștere.
Cei mai „bolnavi" sunt negii plantari, numele lor comun este „spini". Când merg pe jos, ei pun presiune asupra terminațiilor nervoase, ceea ce provoacă dureri severe. Se recomandă ca astfel de excrescențe să fie îndepărtate chirurgical în clinici. Negii simpli nu sunt o amenințare pentru sănătatea umană, aproape niciodată nu se dezvoltă în tumori oncologice.
Negi de măcelar
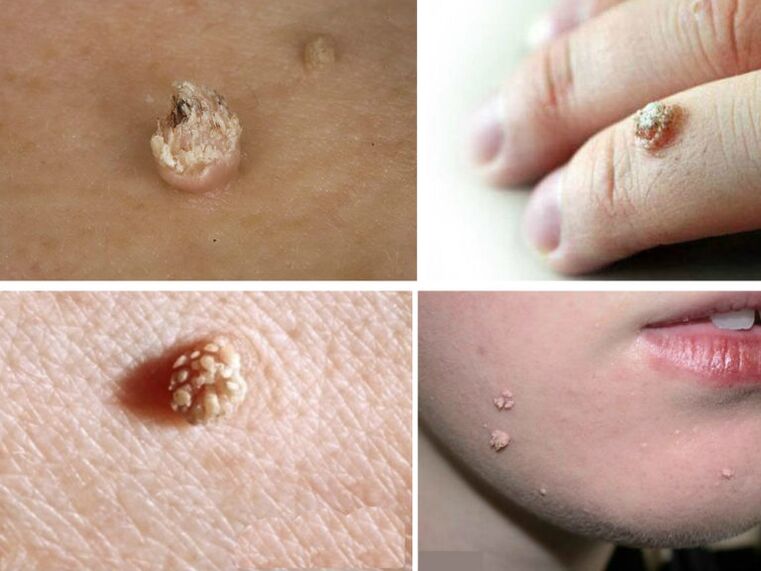
Negii măcelarului arată ca mai multe fire groase care ies dintr-o singură creștere. Cel mai adesea se găsește pe degete, mai ales în locurile de tăieturi. Papulele lungi filiforme aduc inconveniente proprietarului lor, deoarece aceste formațiuni nu arată estetic. Ele pot sângera atunci când sunt lovite sau răzuite. Deși în sens oncologic, astfel de veruci sunt sigure, dar deteriorarea lor va duce la probleme. Recomandarea medicilor este de a-l îndepărta fără greșeală.
veruci plate
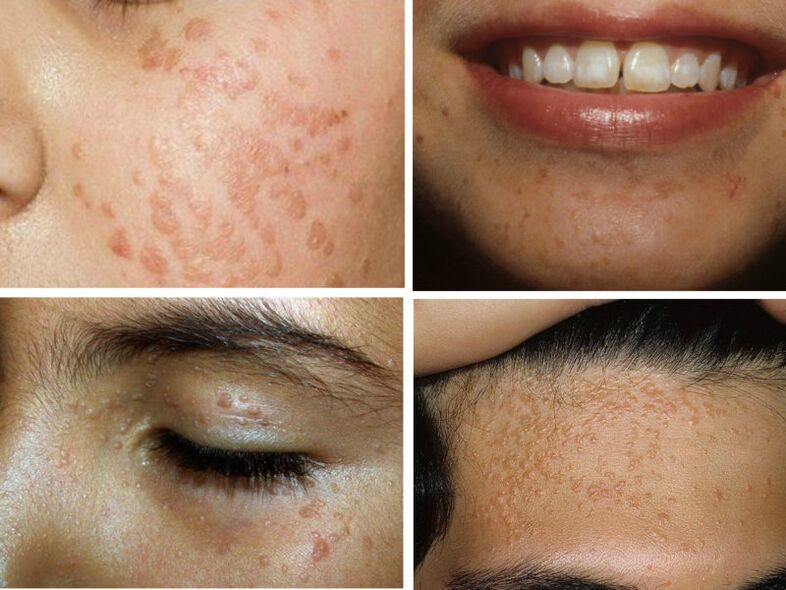
Negii plati sunt denumiti si „negi adolescenti", deoarece apar adesea in timpul adolescentei. Arată ca o erupție mare grupată pe piele. Acoperiți fruntea, obrajii, bărbia, antebrațele. Culoarea poate să nu difere de piele sau să fie puțin mai închisă.
Negi de măcelar
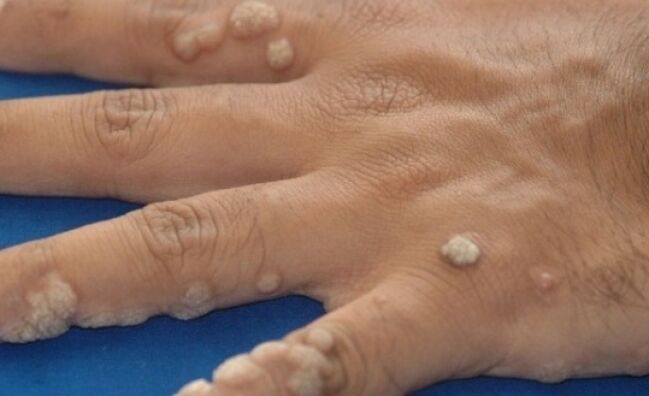
Negii măcelarului sunt excrescențe neguoase marcate de culoarea pielii normale. Ele pot fi atât simple, cât și ca grupuri de mai multe piese. Denumirea acestor excrescențe negi a fost dată de activitățile profesionale ale măcelarilor. Putem spune că acest tip de infecție este o boală profesională a industriei cărnii.
Epidermodisplazie verruciformă
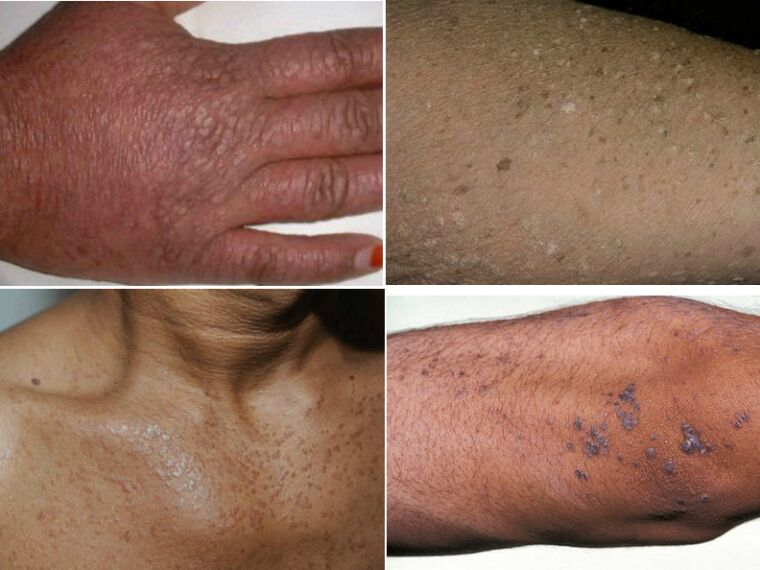
Această boală poate fi confundată cu pitiriazisul versicolor, așa că trebuie să consultați un specialist. Se transmite ereditar, dar este foarte rar sub formă de dermatoză. În exterior, arată ca o acumulare de erupții cutanate plate și pete de vârstă. Principalele locuri de localizare sunt fața, gâtul și mâinile. Din păcate, această formă de boală a negilor se poate transforma în cancer.
Negi periungual
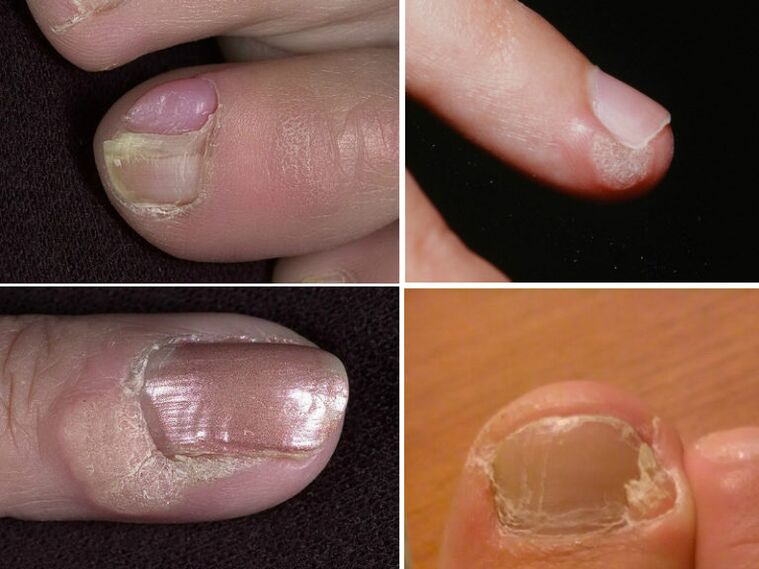
Negii localizați în apropierea unghiei distrug placa unghiei. Ele cresc adânc în piele și deformează degetul. Nu se dezvoltă în formațiuni maligne, dar acest lucru nu le face mai puțin nedorite. Intervenția chirurgicală este necesară atât din motive estetice, cât și pentru sănătatea degetelor.
boala Bowen
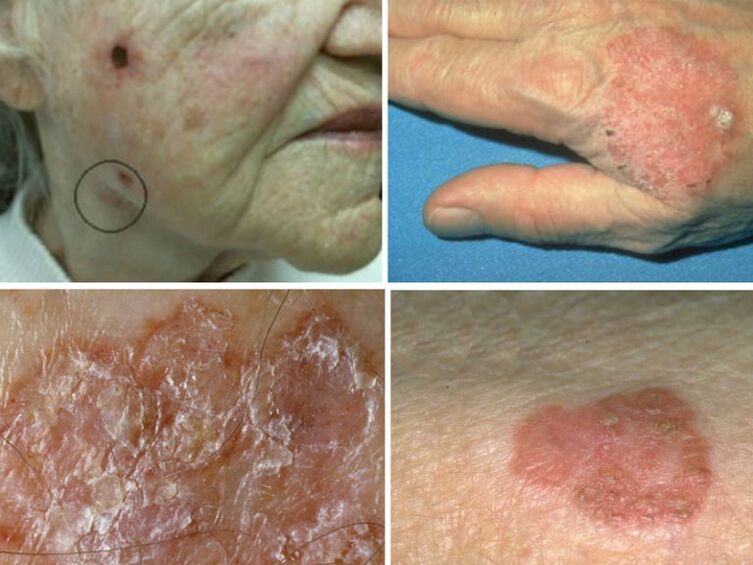
Această formă de HPV tinde să degenereze în carcinom cu celule scuamoase. Când pielea este deteriorată, se formează roșeață de dimensiunea de 5 mm, care crește și devine acoperită cu cruste. Stratul superior al epidermei este afectat, creșterea poate fi de până la 5 cm în diametru. Este mai frecventă la vârstnici, deoarece apărarea imunitară este redusă.
Negi genitali
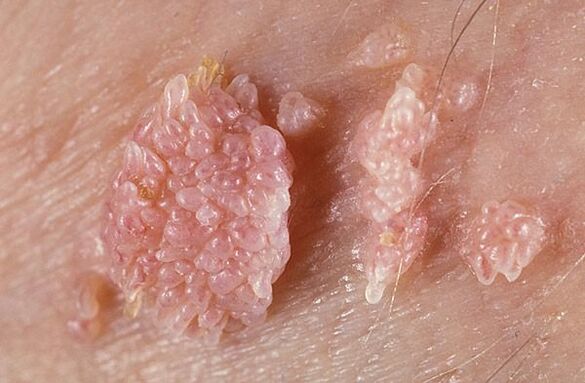
Acest tip de HPV se transmite pe cale sexuală și, prin urmare, afectează organele genitale ale bărbaților și femeilor, precum și membranele mucoase ale sistemului urinar și anusului. Aspectul formațiunilor seamănă cu o conopidă sau un fagure de cocoș. Negii genitali pot apărea și în colțurile gurii din cauza sexului oral. Creșterile trebuie îndepărtate, deoarece în timpul frecării este posibil să le răniți și să provocați o infecție.
Papiloame în orofaringe
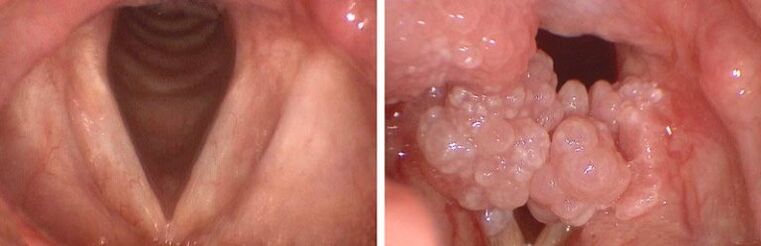
Infecția cu HPV în gură este, de asemenea, similară cu conopida. Plăcile albe pot coborî în plămâni și trahee, ceea ce face dificilă respirația unei persoane. Puteți deteriora papilomul în timp ce mâncați, ceea ce, la rândul său, poate duce la cancer. Deoarece o tumoare malignă nu poate fi distinsă de una benignă, este necesar să se facă teste înainte de îndepărtarea plăcilor.
Papilomatoza înfloritoare poate fi nu numai la vârstnici. Boala apare la copii și adulți. Principalele semne ale papilomatozei laringiene sunt disfonia (tulburarea vorbirii) și afonia (incapacitatea de a vorbi), răgușeala și dificultatea de respirație.
Metode de tratament
Metode pentru a scăpa de infecția cu papilomavirus nu există astăzi. Prin urmare, tratamentul se reduce la eliminarea formațiunilor externe și suprimarea virusului din corpul pacientului. Există cazuri când unele tipuri de virus au murit singure în organism timp de câțiva ani. Ce metode și preparate de utilizat pentru tratament sunt determinate de medic numai pe baza diagnosticului, testelor și examinării externe a pacientului.
Metode distructive:
- excizia chirurgicală (decuparea) negului/papilomului (utilizat numai dacă se suspectează o leziune malignă);
- electrocoagulare - cauterizarea formațiunii cu un coagulator prin care trece un curent electric;
- criodistrucție - distrugerea negului cu azot lichid;
- tratament cu laser - impactul asupra formării unui fascicul laser;
- metoda undelor radio - expunerea la un neg/papilom folosind aparatul Surgitron.
Tratamente chimice:
- cauterizare cu acid salicilic;
- educație de prelucrare acid tricloracetic concentrație 50-90%;
- un amestec de acizi - tratament cu un preparat educativ (eficienta este foarte scazuta).
Pentru a activa sistemul imunitar și a suprima HPV, medicamentele cu efecte antivirale și imunomodulatoare trebuie incluse în terapie.
Prevenirea bolilor
Este destul de dificil să evitați infectarea cu virusul HPV, deoarece acesta poate fi infectat într-o baie, o piscină, atunci când se folosesc articole uzuale de uz casnic, într-un spital. Dar aceste tulpini sunt ușoare și nu provoacă cancer. Prevenirea se reduce de obicei la igiena personală, la tratarea rapidă a tăieturilor și a rănilor cu agenți antibacterieni și la utilizarea echipamentului de protecție în timpul muncii.
O atenție deosebită trebuie acordată prevenirii virusului cu transmitere sexuală. Protejarea corpului cu prezervative este puțin probabil să reușească. O infecție virală la un partener poate fi localizată în apropierea organelor genitale și în gură. Cel mai bun mod de a evita infecția este prevaccinarea. Vaccinările trebuie făcute fetelor și băieților înainte de începerea activității sexuale la vârsta de 11-13 ani. Imunitatea durează de la 3-5 până la 10 ani și depinde de vaccin și de tipul de virus. Apoi vaccinarea poate fi repetată dacă există risc de infecție (schimbarea partenerilor sexuali).
HPV cu risc oncogen ridicat poate provoca într-adevăr modificări ale țesuturilor și poate duce la un proces oncologic. Dar între primele semne și apariția cancerului trec câțiva ani. Prin urmare, este atât de important să se efectueze examene medicale anuale cu un medic, în special pentru femei. Examenul ginecologic regulat relevă modificări atât la nivelul organelor genitale externe, cât și la nivelul colului uterin. Ai grijă de sănătatea ta!























